DÉTAILS DU PROJET
RÉTINE
LA DÉGÉNÉRESCENCE MACULAIRE LIÉE À L’ÂGE
La dégénérescence maculaire liée à l’âge (DMLA) est la première cause de malvoyance non-corrigeable après 60 ans dans les pays développés. La DMLA est plus fréquente chez les patients caucasiens.
Elle est responsable d’une baisse de la vision et/ou de la sensation de déformation des objets (lignes ondulées).
Les causes précises de cette maladie restent inconnues. Les traitements existants permettent seulement de ralentir son évolution.
12% de la population entre 65 ans et 75 ans présente une DMLA.
FACTEURS DE RISQUE
- l’âge – le risque augmente de manière significative à partir de 50 ans
- le tabagisme
- antécédents familiaux
- l’hypertension artérielle
- l’exposition solaire augmente sensiblement le risque
- le surpoids
- l’aspirine
- l’origine ethnique
- le régime alimentaire
TRAITEMENTS
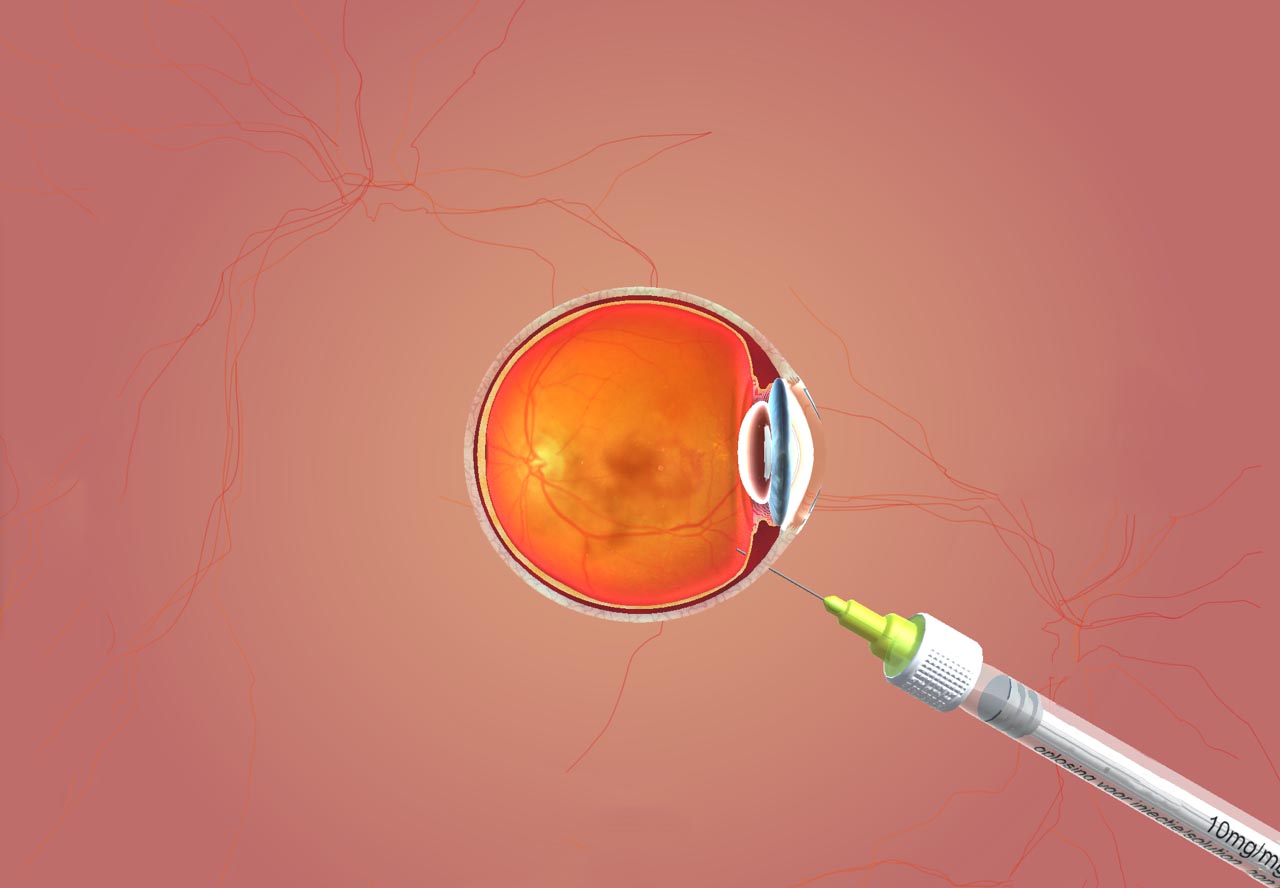
Deux médicaments sont actuellement indiqués dans la DMLA humide : le Lucentis® (Ranibizumab) utilisé depuis 2007 et l’Eyelea® (Aflibercept) dont l’autorisation de mise sur le marché est plus récente. Ces deux médicaments sont administrés par injection intra vitréenne. Ces injections sont réalisées sous anesthésie topique et sont très bien tolérées. Le protocole de traitement le plus utilisé comporte une série de trois injections mensuelles puis un rythme d’injection variable en fonction de l’évolution de la maladie observée au cours de la surveillance.
Le chirurgien pratique les IVT en soins externes au CH Simone Veil de Vitré sous anesthésie topique(collyre anesthésiant).
DIAGNOSTIC DMLA
Le diagnostic de la maladie est établi à l’issue du bilan comprenant au minimum un examen du fond d’œil, un OCT (tomographie en cohérence optique).
Avant d’envisager un traitement, une angiographie à la fluorescéine ou au vert d’infracyanine (ICG) est souvent nécessaire pour distinguer les différentes formes cliniques de la maladie.
Il existe deux formes principales de DMLA :
- la forme SECHE de la DMLA correspond à une atrophie de la macula. Il n’existe que des traitements préventifs. Cette forme représente 80% de la DMLA et l’évolution est lente. L’affection est souvent bilaterale.
- la forme HUMIDE représente 20% des DMLA et correspond à l’apparition de néovaisseaux choroïdiens (NVC). La forme humide peut être prise en charge par des injections intravitréennes (IVT) répetées.
SURVEILLANCE
La surveillance de la maladie comporte la mesure d’acuité visuelle, l’examen du fond d’oeil et surtout l’OCT. En fonction des ces différents éléments, la poursuite du traitement ou l’abstention, et la surveillance, sont décidées à l’issue de chaque visite de surveillance.
Une auto-surveillance doit être réalisée par une grille d’Amsler.
LA RÉTINOPATHIE DIABÉTIQUE
La rétinopathie diabétique constitue une complication fréquente du diabète de type 1 et 2.Elle atteint près de la moitié des patients souffrants de diabète depuis plus de 15 ans.
C’est la première cause de cécité chez les gens au-dessous de 60 ans et 30 à 40 % des patients diabétiques en sont porteurs.
Les principaux facteurs de risque de développement de la rétinopathie diabétique sont le type de diabète (type 1>type 2), la durée d’évolution du diabète et surtout l’équilibre glycémique (approché par la mesure de l’hémoglobine glyquée (HbA1c).
Les anomalies des vaisseaux provoquées par le diabète peuvent être aggravées par certains facteurs associés tels que l’hypertension artérielle et l’hypercholestérolémie.
En fonction de l’importance et de l’étendue des lésions rétiniennes observées, la rétinopathie diabétique est classée en stades, ce qui permet d’adapter le traitement à la gravité de la maladie rétinienne.
En l’absence d’amélioration des facteurs de risque de la rétinopathie diabétique et en l’absence de traitement, celle-ci évolue vers les formes compliquées.
LE DÉPISTAGE DE LA RÉTINOPATHIE DIABÉTIQUE
Le dépistage de la rétinopathie est réalisé au cours de l’examen du fond d’œil, ce qui nécessite une dilatation pupillaire. Cet examen doit être répété régulièrement, tout au long de la vie du patient diabétique, à une fréquence qui dépend de la gravité du diabète et de la rétinopathie, mais aussi en fonction de circonstances particulières (grossesse, modification du traitement hypoglycémiant, surveillance post opératoire après chirurgie de la cataracte, etc.…). En général, un contrôle annuel est recommandé.
RÉTINOPHOTOGRAPHIES
Si besoin, l’examen du fond d’œil peut être complété par des rétinophotographies, un examen de la zone maculaire par OCT (tomographie en cohérence optique ou Optical Cohérence Tomography) qui permet d’analyser les structures rétiniennes et d’en mesurer l’épaisseur. L’OCT est indispensable pour quantifier et surveiller un œdème maculaire.
L’ANGIOGRAPHIE RÉTINIENNE
L’angiographie rétinienne peut être nécessaire car elle évalue précisément l’état de la vascularisation rétinienne. Elle est indolore et dure une quinzaine de minutes.
PRÉVENIR LA RÉTINOPATHIE DIABÉTIQUE
Un équilibre glycémique satisfaisant associé à un contrôle des facteurs de risques associés que sont l’hypertension artérielle et l’hypercholestérolémie, constituent les éléments essentiels de la prévention.
LES TRAITEMENTS ACTUELLEMENT UTILISÉS
Le laser permet de traiter la rétinopathie diabétique proliférante (compliquée de néo vaisseaux) et pré proliférante. Le but du traitement par laser est de photocoaguler la rétine périphérique et obtenir une régression des vaisseaux anormaux.
L’œdème maculaire peut bénéficier de traitements par injection intra vitréenne de substance anti VEGF (facteur de croissance et de perméabilité des vaisseaux sanguins). Des injections répétées sont nécessaires pour maintenir le bénéfice du traitement.

